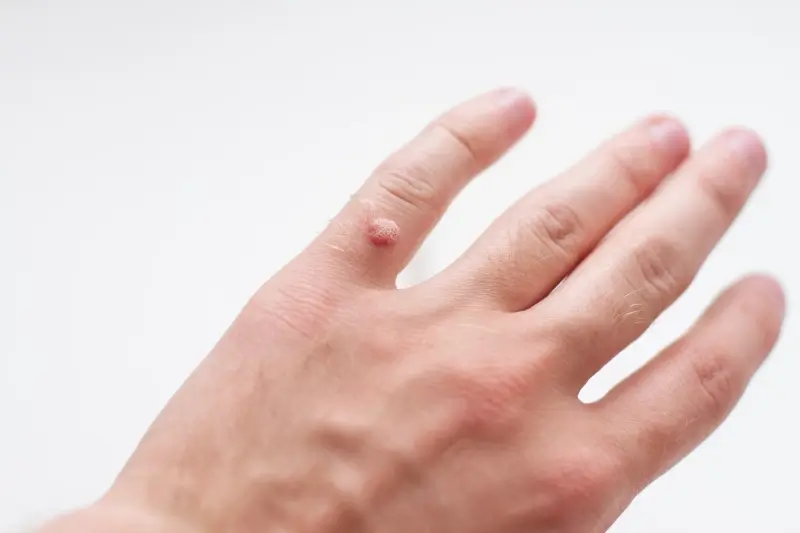
Kurzajki, znane medycznie jako brodawki wirusowe, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Choć zazwyczaj niegroźne, potrafią być uciążliwe i estetycznie niepokojące. Kluczem do zrozumienia, dlaczego wychodzą kurzajki, jest poznanie ich przyczyny – infekcji wirusowej. Za ich powstawanie odpowiada wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Istnieje ponad sto typów wirusa HPV, a różne jego odmiany prowadzą do powstawania różnych rodzajów kurzajek. Wirus ten przenosi się poprzez bezpośredni kontakt z zakażoną skórą lub poprzez dotykanie zanieczyszczonych powierzchni. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów, może być różny – od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie zidentyfikować źródło infekcji.
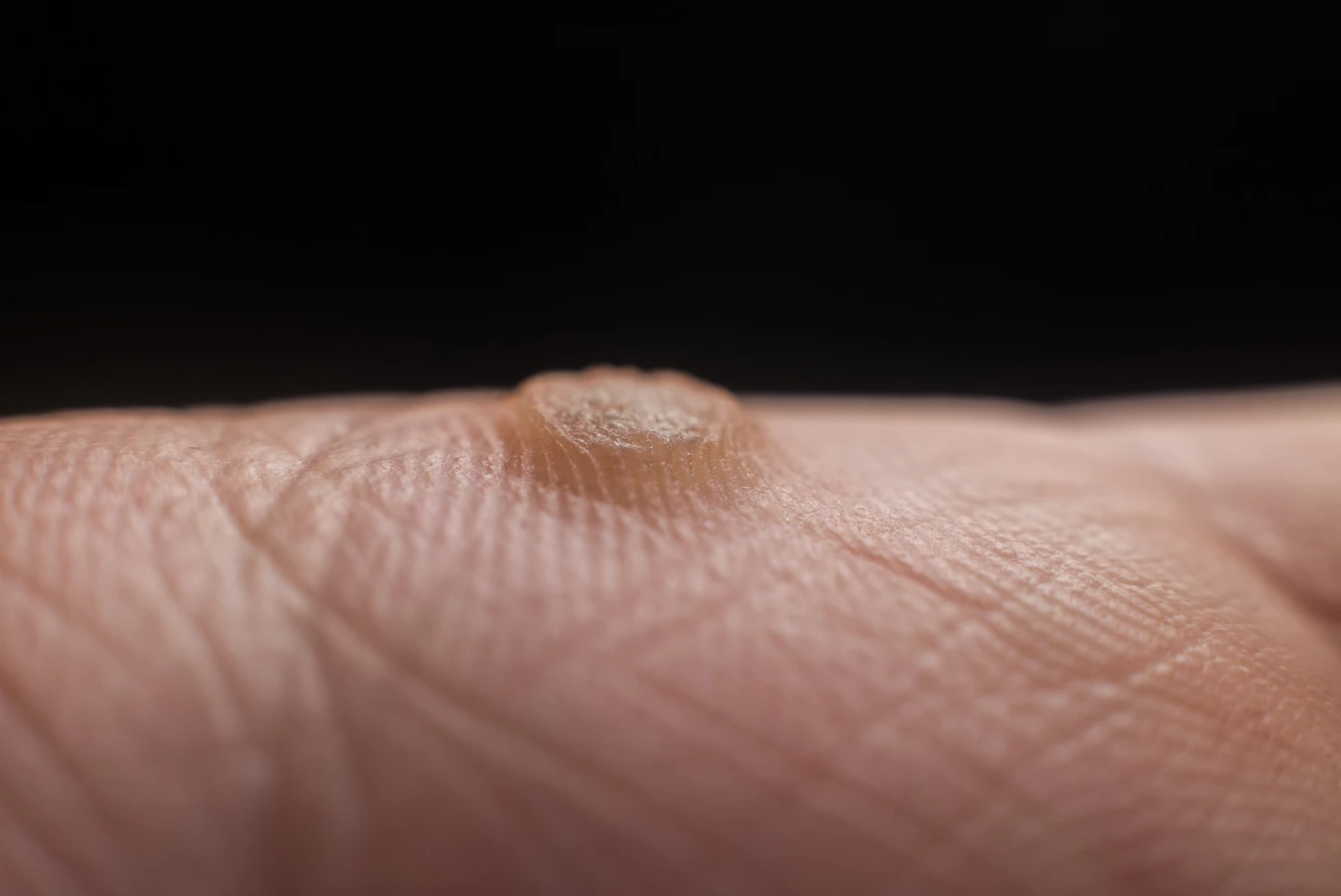
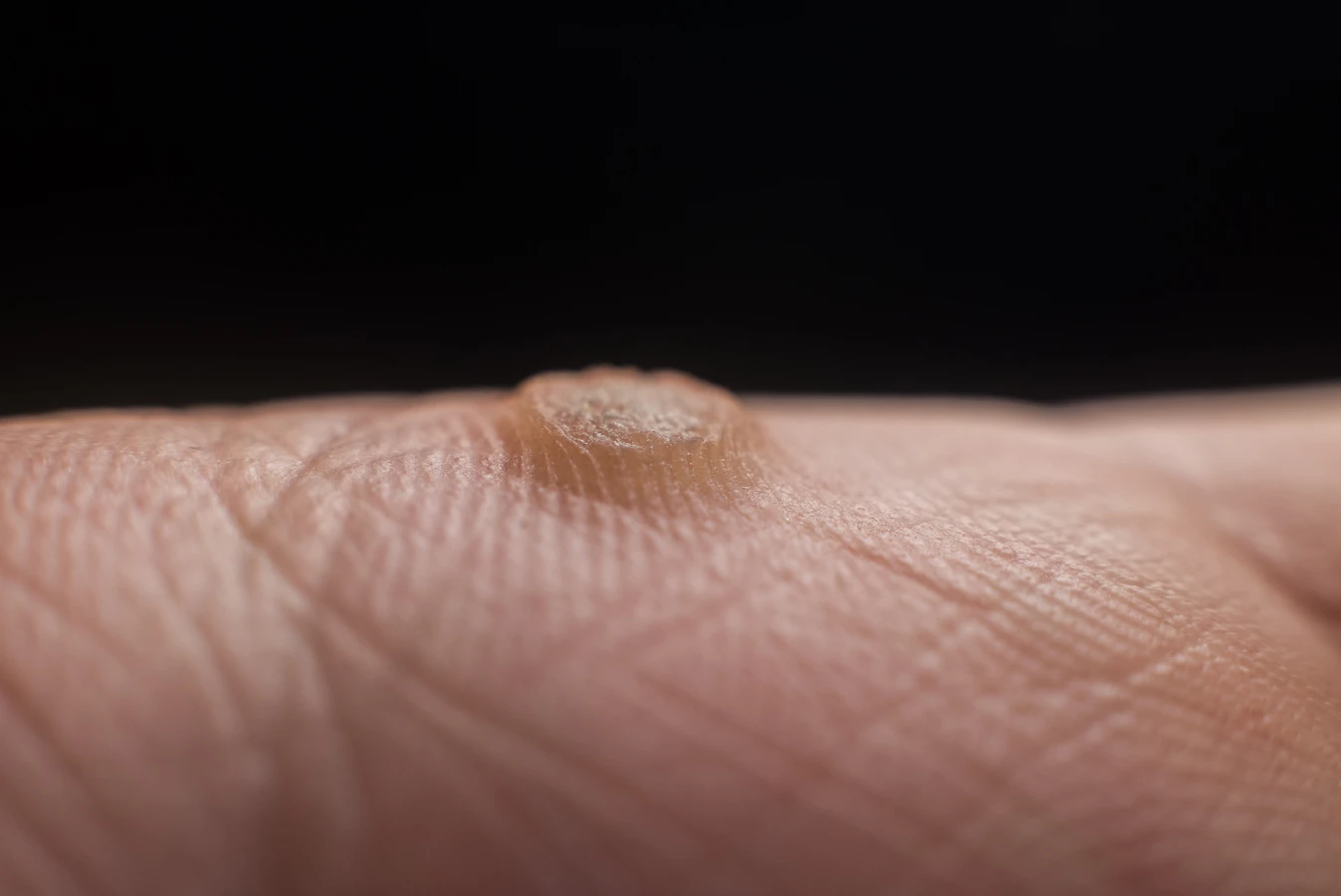
Nasza skóra stanowi naturalną barierę ochronną, jednak jej uszkodzenia, takie jak drobne skaleczenia, otarcia czy pęknięcia, stwarzają wirusowi HPV dogodne warunki do wniknięcia w głąb tkanek. Szczególnie narażone są miejsca, gdzie skóra jest cieńsza i bardziej wilgotna, na przykład dłonie, stopy czy okolice paznokci. Wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i charakterystycznego, grudkowatego wyglądu kurzajki.
Zrozumienie mechanizmu zakażenia jest kluczowe, aby móc skuteczniej zapobiegać powstawaniu tych zmian. Warto pamiętać, że nasz układ odpornościowy odgrywa istotną rolę w walce z wirusem HPV. U osób z silną odpornością infekcja może przebiegać bezobjawowo lub zmiany mogą samoistnie ustąpić. Osłabiona odporność, spowodowana stresem, chorobami, niedoborami żywieniowymi czy przyjmowaniem niektórych leków, zwiększa ryzyko rozwoju kurzajek.
Główne czynniki sprzyjające powstawaniu kurzajek na skórze
Choć wirus HPV jest głównym winowajcą, wiele czynników może zwiększać podatność na infekcję i sprzyjać powstawaniu kurzajek. Zrozumienie tych czynników pozwala na podjęcie działań profilaktycznych, które mogą zminimalizować ryzyko zakażenia. Jednym z najważniejszych aspektów jest higiena, a dokładniej jej brak. Miejsca publiczne o dużej wilgotności, takie jak baseny, sauny, szatnie czy sale gimnastyczne, są idealnym środowiskiem dla wirusa HPV. Wirus doskonale czuje się w wilgotnym i ciepłym otoczeniu, a kontakt z zakażoną powierzchnią, na przykład podłogą, jest bardzo łatwy.
Noszenie odpowiedniego obuwia w miejscach publicznych, zwłaszcza tam, gdzie stopy mają kontakt z wodą, jest fundamentalną zasadą profilaktyki. Klapki czy sandały zapewniają barierę ochronną przed wirusami obecnymi na podłożu. Dodatkowo, utrzymanie skóry w dobrej kondycji jest niezwykle ważne. Sucha, popękana skóra jest bardziej podatna na uszkodzenia, przez które wirus może łatwiej wniknąć. Regularne nawilżanie skóry, szczególnie dłoni i stóp, może pomóc wzmocnić jej naturalną barierę ochronną.
System odpornościowy odgrywa kluczową rolę w obronie przed wirusami. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, stresu, niedostatecznej ilości snu lub nieprawidłowej diety, są bardziej narażone na rozwój kurzajek. Wirus HPV może przetrwać w organizmie przez długi czas, a ujawnić się dopiero wtedy, gdy naturalne mechanizmy obronne są osłabione. Z tego powodu dbanie o ogólny stan zdrowia i wzmacnianie odporności jest istotnym elementem profilaktyki.
Ważnym czynnikiem jest również autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną. Drapanie kurzajki lub dotykanie jej, a następnie dotykanie innej części ciała, może spowodować pojawienie się nowych zmian. Dzieci, ze względu na często mniejszą świadomość higieniczną i bardziej skłonne do drapania zmian skórnych, są szczególnie podatne na rozprzestrzenianie się wirusa. Podobnie osoby, które często obgryzają paznokcie lub skubią skórki wokół nich, stwarzają idealne warunki do infekcji w tych wrażliwych miejscach.
Jak wirus HPV powoduje powstawanie brodawek na dłoniach i stopach
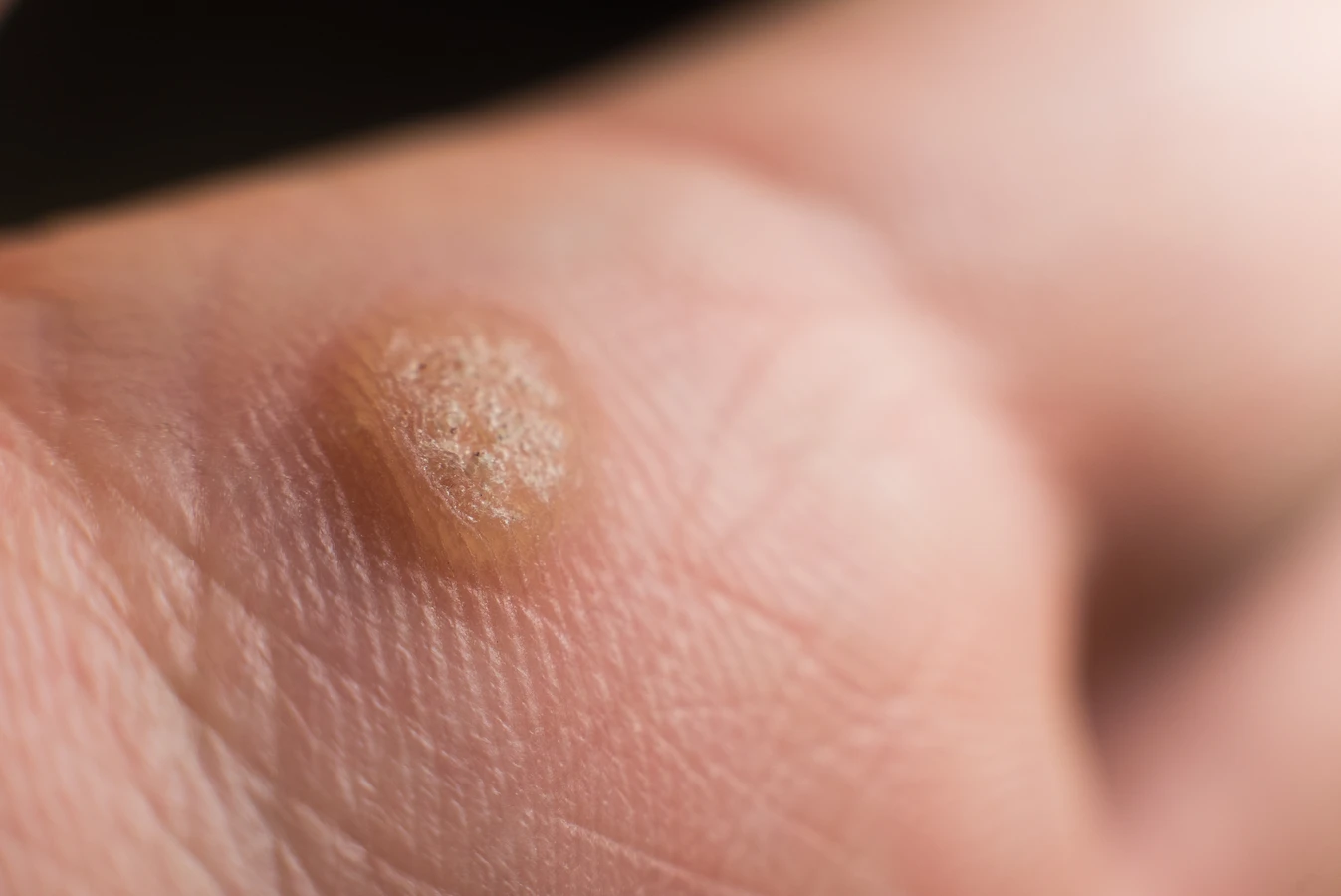
Dlaczego wychodzą kurzajki?
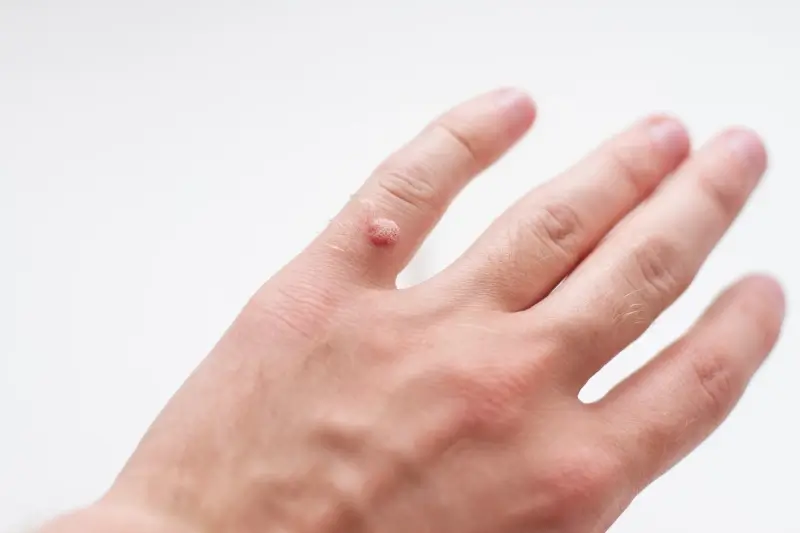
Różne typy wirusa HPV mają tendencję do atakowania konkretnych obszarów ciała. Na przykład, typy HPV-1 i HPV-4 często powodują powstawanie brodawek podeszwowych, czyli kurzajek na stopach, które ze względu na nacisk podczas chodzenia mogą być bolesne i wrośnięte w głąb skóry. Z kolei typy HPV-2 i HPV-3 częściej odpowiadają za brodawki zwykłe, pojawiające się na dłoniach, palcach czy łokciach.
Kiedy wirus HPV dostaje się do komórek naskórka, zaczyna on modyfikować ich funkcje. Komórki te mnożą się w przyspieszonym tempie, tworząc charakterystyczne zgrubienie i nierówną powierzchnię kurzajki. Wirus stymuluje również produkcję białek, które dodatkowo wpływają na strukturę skóry, nadając jej brodawkowaty wygląd. W niektórych przypadkach, zwłaszcza w przypadku brodawek na stopach, nacisk podczas chodzenia może powodować, że kurzajka wrasta do wewnątrz, tworząc tzw. kurzajkę mozaikową lub ciernistą.
Ważne jest zrozumienie, że kurzajki nie są wyłącznie problemem estetycznym. Choć większość brodawek jest łagodna i nie stanowi zagrożenia dla zdrowia, niektóre typy wirusa HPV są powiązane z wyższym ryzykiem rozwoju nowotworów. Dotyczy to jednak przede wszystkim wirusów atakujących błony śluzowe, a nie te powodujące kurzajki skórne. Niemniej jednak, każda niepokojąca zmiana skórna powinna być skonsultowana z lekarzem.
W jaki sposób można zapobiegać powstawaniu kurzajek u dzieci i dorosłych
Profilaktyka jest kluczowa w zapobieganiu powstawaniu kurzajek, zwłaszcza biorąc pod uwagę łatwość, z jaką wirus HPV może się rozprzestrzeniać. Podstawowym elementem jest dbanie o higienę osobistą, szczególnie w miejscach publicznych. Zawsze warto nosić klapki lub inne obuwie ochronne w basenach, publicznych prysznicach, szatniach i na siłowniach. Te miejsca są idealnym środowiskiem dla wirusa HPV, a odpowiednie obuwie stanowi skuteczną barierę.
Unikanie dotykania nieznanych powierzchni gołymi rękami, a następnie dotykania twarzy, oczu czy ust, również może pomóc w ograniczeniu ryzyka infekcji. Po powrocie do domu warto dokładnie umyć ręce wodą z mydłem. Dla osób, które mają skłonność do uszkodzeń skóry, na przykład poprzez obgryzanie paznokci czy skubanie skórek, ważne jest, aby starać się unikać tych nawyków. Rany i otarcia na skórze to otwarte drzwi dla wirusa.
Wzmacnianie układu odpornościowego jest kolejnym ważnym aspektem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna i unikanie nadmiernego stresu – wszystko to przyczynia się do lepszej kondycji immunologicznej organizmu. Silna odporność jest w stanie skuteczniej zwalczać wirusy, w tym HPV, zapobiegając rozwojowi brodawek lub minimalizując ich liczbę.
Warto również edukować dzieci na temat higieny i sposobów unikania zakażeń. Uczenie ich, aby nie drapały kurzajek, jeśli już się pojawią, i aby dbały o czystość rąk, może znacząco ograniczyć rozprzestrzenianie się wirusa. W przypadku osób z chorobami przewlekłymi, które osłabiają ich układ odpornościowy, ważne jest ścisłe przestrzeganie zaleceń lekarskich i stosowanie dodatkowych środków ostrożności.
Jakie są domowe sposoby i leczenie kurzajek na skórze
Gdy kurzajki już się pojawią, istnieje wiele metod ich leczenia, zarówno tych dostępnych bez recepty, jak i bardziej zaawansowanych, stosowanych przez lekarzy. Wiele osób decyduje się najpierw na domowe sposoby, które mogą być skuteczne, zwłaszcza w przypadku młodych zmian. Jednym z popularnych domowych sposobów jest stosowanie kwasu salicylowego, który można znaleźć w wielu preparatach dostępnych w aptekach. Kwas salicylowy działa keratolitycznie, czyli zmiękcza i złuszcza naskórek, stopniowo usuwając warstwy brodawki.
Innym często polecanym domowym sposobem jest stosowanie octu, zazwyczaj jabłkowego. Uważa się, że jego kwasowość może pomóc w zniszczeniu wirusa. Ocet stosuje się zazwyczaj poprzez moczenie wacika w occie i przyłożenie go do kurzajki na noc, zabezpieczając plastrem. Należy jednak zachować ostrożność, ponieważ ocet może podrażniać zdrową skórę wokół brodawki.
Niektórzy wierzą również w skuteczność metod naturalnych, takich jak stosowanie soku z czosnku lub mniszka lekarskiego. Czosnek ma właściwości antybakteryjne i antywirusowe, a sok z mniszka lekarskiego zawiera substancje, które mogą być pomocne w walce z brodawkami. Należy jednak pamiętać, że skuteczność tych metod nie jest potwierdzona naukowo i często opiera się na indywidualnych doświadczeniach.
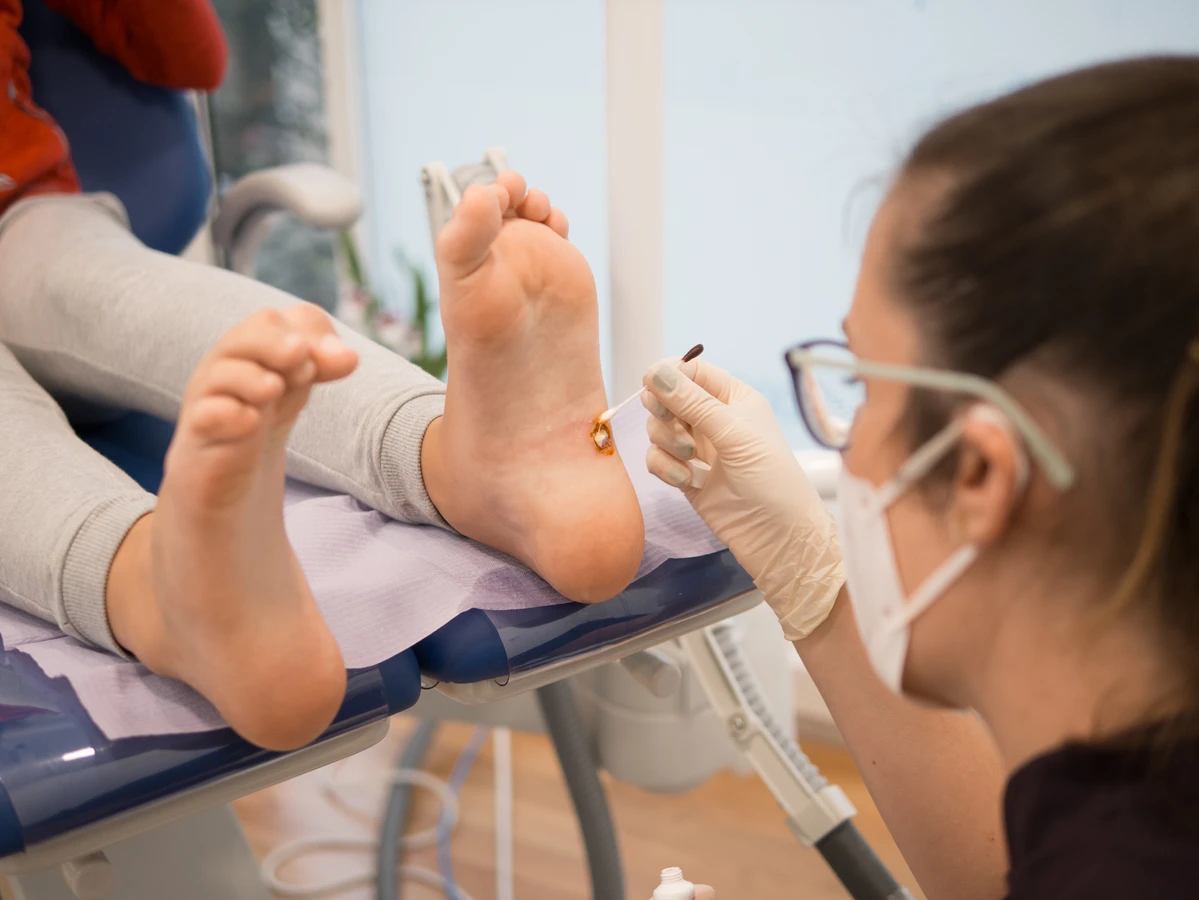
W przypadku braku poprawy po zastosowaniu domowych metod, lub gdy kurzajki są duże, liczne, bolesne lub zlokalizowane w miejscach wrażliwych, konieczna może być wizyta u lekarza dermatologa. Lekarz może zaproponować metody takie jak:
- Krioterapię – zamrażanie kurzajki ciekłym azotem.
- Elektrokoagulację – wypalanie brodawki prądem.
- Laserowe usuwanie brodawek.
- Wstrzykiwanie leków immunomodulujących bezpośrednio do kurzajki.
- Leczenie farmakologiczne – przepisywanie silniejszych preparatów miejscowych lub leków doustnych.
Ważne jest, aby nigdy nie próbować samodzielnie wycinać kurzajek nożyczkami czy innymi ostrymi narzędziami, ponieważ może to prowadzić do infekcji, krwawienia i powstawania blizn.
Kiedy należy udać się do lekarza w sprawie kurzajek
Choć wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Przede wszystkim, jeśli kurzajka pojawia się na twarzy, w okolicy narządów płciowych lub w miejscach, które są szczególnie wrażliwe, należy skonsultować się z lekarzem. W tych obszarach skóra jest cieńsza i bardziej delikatna, a nieprawidłowe leczenie może prowadzić do trwałych blizn lub innych komplikacji.
Jeśli masz wątpliwości co do tego, czy dana zmiana skórna to na pewno kurzajka, wizyta u dermatologa jest niezbędna. Istnieje wiele innych schorzeń skórnych, które mogą przypominać brodawki, a które wymagają innego leczenia. Wczesna i prawidłowa diagnoza jest kluczowa dla skutecznego leczenia i uniknięcia potencjalnych problemów.
Kolejnym sygnałem alarmowym jest brak poprawy po kilkutygodniowym stosowaniu domowych metod leczenia. Jeśli mimo regularnego stosowania preparatów bez recepty, kurzajka nie zmniejsza się ani nie znika, warto zasięgnąć porady specjalisty. Lekarz będzie mógł ocenić sytuację i zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię, laserowe usuwanie czy inne terapie.
Należy również zgłosić się do lekarza, jeśli kurzajka zaczyna boleć, krwawić, zmienia kolor, rośnie w szybkim tempie lub pojawia się w dużej liczbie. Takie zmiany mogą świadczyć o bardziej agresywnej formie infekcji lub o innych problemach zdrowotnych. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby chore na cukrzycę lub zakażone wirusem HIV. U tych pacjentów nawet niepozorne kurzajki mogą prowadzić do poważniejszych komplikacji.
Różne rodzaje kurzajek i ich specyficzne cechy
Kurzajki, mimo że wywoływane są przez ten sam rodzaj wirusa, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, co jest związane z konkretnymi typami wirusa HPV oraz miejscem infekcji. Zrozumienie tych różnic pozwala na lepsze rozpoznanie i ewentualne leczenie. Najczęściej spotykane są brodawki zwykłe, znane również jako brodawki brodate. Charakteryzują się one szorstką, nierówną powierzchnią i zazwyczaj pojawiają się na palcach, dłoniach, łokciach i kolanach. Mogą być pojedyncze lub występować w grupach.
Brodawki podeszwowe to kurzajki, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają do wewnątrz, tworząc bolesne zgrubienia. Mogą mieć na powierzchni małe czarne punkty, które są zatrzymanymi naczyniami krwionośnymi. Czasami brodawki podeszwowe mogą tworzyć skupiska, zwane kurzajkami mozaikowymi.
Brodawki płaskie, jak sama nazwa wskazuje, są płaskie i gładkie. Zazwyczaj mają cielisty lub lekko brązowawy kolor i pojawiają się na twarzy, szyi, dłoniach i grzbietach rąk. Często występują w większej liczbie, tworząc linie lub skupiska, co może być wynikiem rozprzestrzeniania się wirusa poprzez drapanie.
Brodawki nitkowate (wiciowate) są cienkie, wydłużone i często pojawiają się na twarzy, zwłaszcza wokół nosa, ust i oczu. Są one zazwyczaj cielistego koloru i mogą być dość nieestetyczne. Brodawki okołopaznokciowe to te, które rozwijają się wokół paznokci u rąk i stóp. Mogą one być bolesne i utrudniać codzienne czynności, a także prowadzić do infekcji bakteryjnych.
Warto pamiętać, że istnieją również brodawki narządów płciowych, zwane kłykcinami kończystymi, które są wywoływane przez inne typy wirusa HPV i wymagają specjalistycznego leczenia. W przypadku jakichkolwiek wątpliwości co do rodzaju brodawki, zawsze należy skonsultować się z lekarzem dermatologiem.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa kluczową rolę w obronie przed wirusem brodawczaka ludzkiego (HPV) i jest głównym czynnikiem decydującym o tym, czy infekcja doprowadzi do powstania kurzajek, czy też organizm sam sobie z nią poradzi. Nasz system immunologiczny posiada złożone mechanizmy obronne, które na bieżąco identyfikują i neutralizują patogeny, w tym wirusy. Kiedy wirus HPV wnika do organizmu, komórki odpornościowe, takie jak limfocyty T i makrofagi, są aktywowane do walki z infekcją.
W przypadku osób z silną i sprawnie działającą odpornością, organizm jest w stanie skutecznie zwalczyć wirusa na wczesnym etapie, zanim dojdzie do powstania widocznych zmian skórnych. Wiele infekcji HPV przebiega wówczas bezobjawowo, a wirus jest eliminowany z organizmu, nie pozostawiając śladu. Nawet jeśli dojdzie do pojawienia się kurzajki, silna odporność może sprawić, że brodawka samoistnie zniknie po pewnym czasie, zazwyczaj w ciągu kilku miesięcy do dwóch lat.
Z drugiej strony, osoby z osłabionym układem odpornościowym są znacznie bardziej podatne na rozwój kurzajek. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), przyjmowanie leków immunosupresyjnych (np. po przeszczepach) lub infekcja wirusem HIV mogą znacząco osłabić zdolność organizmu do walki z wirusem HPV. W takich przypadkach kurzajki mogą być bardziej liczne, trudniejsze do leczenia i mogą nawracać częściej.
Wspomaganie układu odpornościowego poprzez zdrowy styl życia jest zatem niezwykle ważne nie tylko dla ogólnego stanu zdrowia, ale także dla zapobiegania i zwalczania infekcji wirusowych, w tym HPV. Właściwa dieta, bogata w witaminy (szczególnie C i E) i minerały (np. cynk, selen), regularna aktywność fizyczna, odpowiednia ilość snu i unikanie używek mogą znacząco poprawić funkcjonowanie systemu immunologicznego. W niektórych przypadkach lekarz może również zalecić suplementację konkretnych witamin lub minerałów, jeśli stwierdzi ich niedobór.
Co oznacza kurzajka na dłoni lub stopie u dziecka
Pojawienie się kurzajki na dłoni lub stopie u dziecka jest dość częstym zjawiskiem i zazwyczaj nie stanowi powodu do paniki, jednak wymaga uwagi i odpowiedniego podejścia. Dzieci, ze względu na swoją aktywność, częste zabawy na zewnątrz i czasem mniejszą świadomość zasad higieny, są bardziej narażone na kontakt z wirusem HPV. Kurcje u dzieci mogą być często wynikiem przeniesienia wirusa z innych osób lub z zanieczyszczonych powierzchni w przedszkolu, szkole czy na placu zabaw.
Ważne jest, aby rodzice zachowali spokój i nie dali się ponieść panice. Choć kurzajki są nieestetyczne i mogą być uciążliwe, w większości przypadków są one łagodne i ustępują samoistnie dzięki odpowiedzi immunologicznej dziecka. Jednakże, ze względu na tendencję do rozprzestrzeniania się, nie należy ich ignorować. Dzieci często drapią miejsca swędzące lub drażniące, co może prowadzić do przenoszenia wirusa na inne części ciała lub do zakażenia członków rodziny.
Kluczowe jest edukowanie dziecka na temat higieny. Należy nauczyć je, aby nie drapało kurzajek, nie dzieliło się ręcznikami ani innymi osobistymi przedmiotami z innymi dziećmi, a także aby dokładnie myło ręce po powrocie do domu i po skorzystaniu z toalety. W miejscach publicznych, takich jak basen czy sala gimnastyczna, dziecko powinno nosić klapki lub inne obuwie ochronne.
Jeśli kurzajka jest bolesna, szybko rośnie, zmienia wygląd lub występuje w dużej liczbie, należy skonsultować się z lekarzem pediatrą lub dermatologiem dziecięcym. Lekarz oceni zmianę, postawi diagnozę i zaproponuje odpowiednie metody leczenia, które będą bezpieczne i skuteczne dla dziecka. Często stosuje się łagodniejsze formy leczenia, takie jak preparaty z kwasem salicylowym o niższym stężeniu lub krioterapię, dostosowaną do wrażliwej skóry dziecka. Ważne jest, aby leczenie było prowadzone pod kontrolą lekarza, aby uniknąć powikłań.