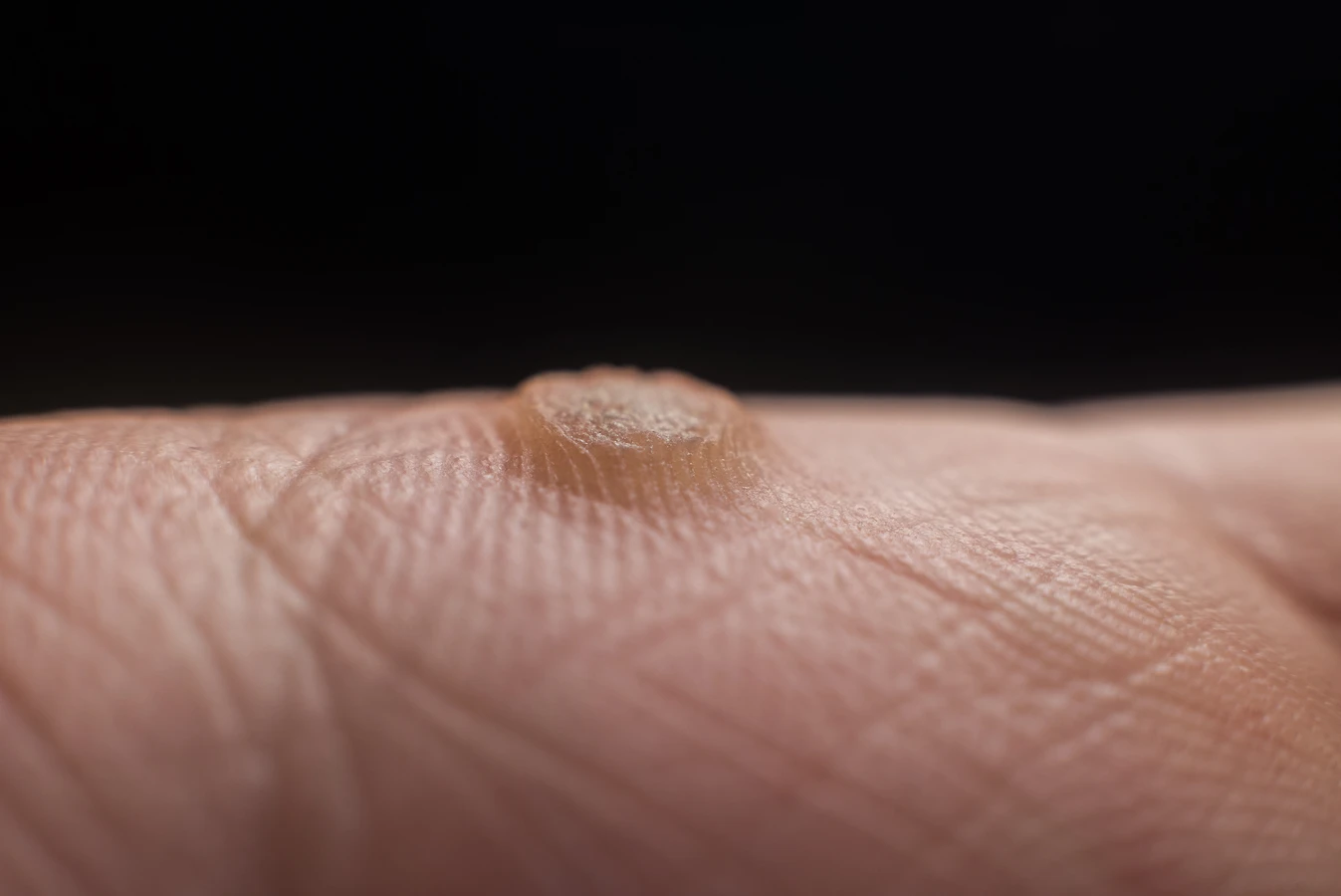
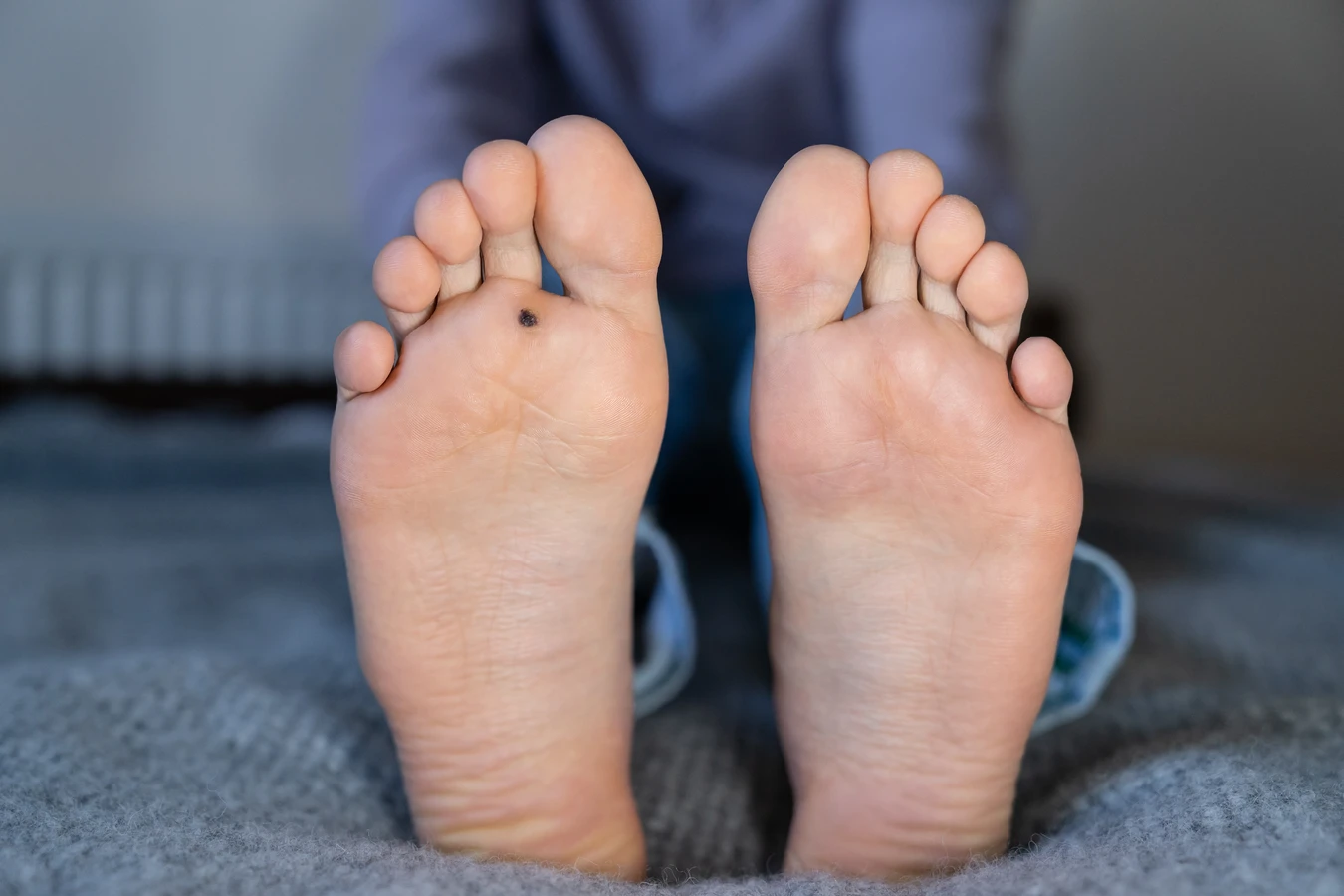
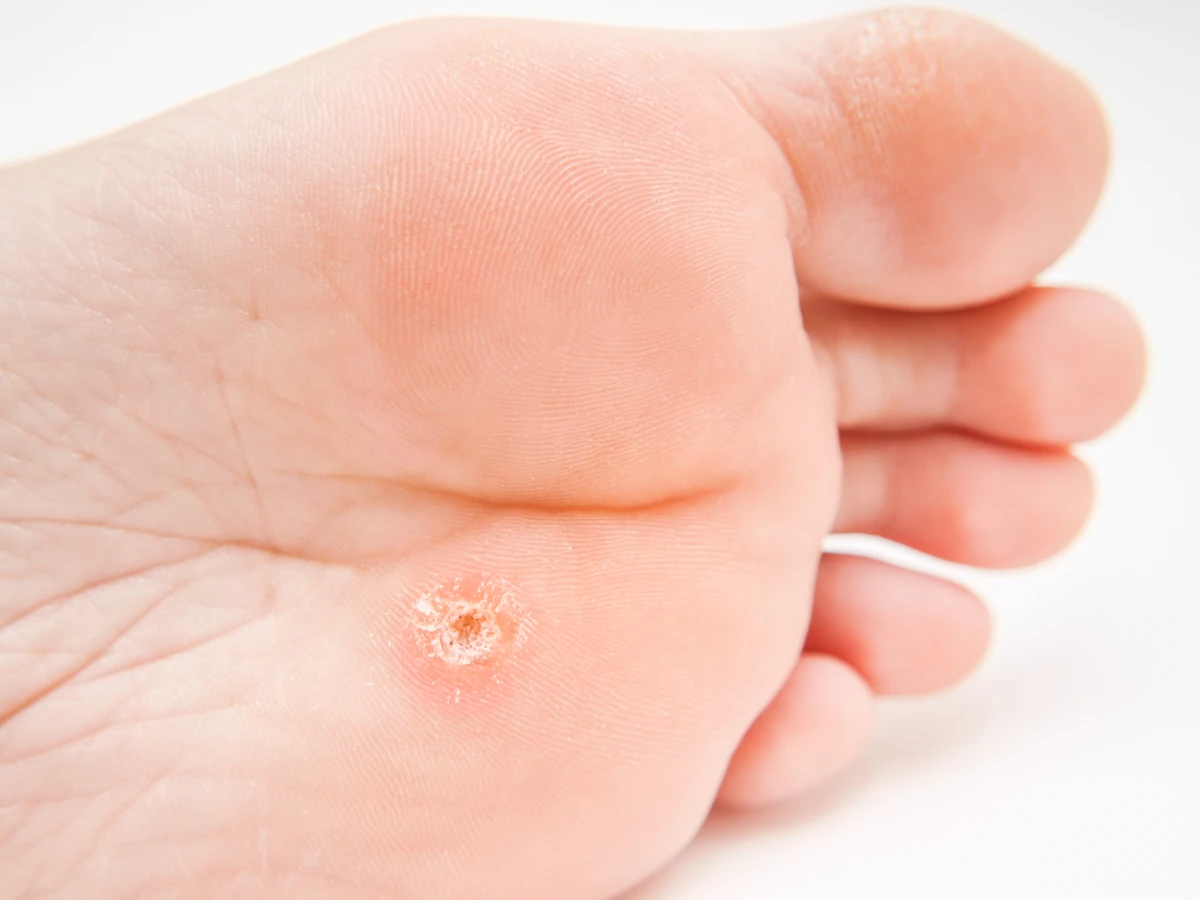
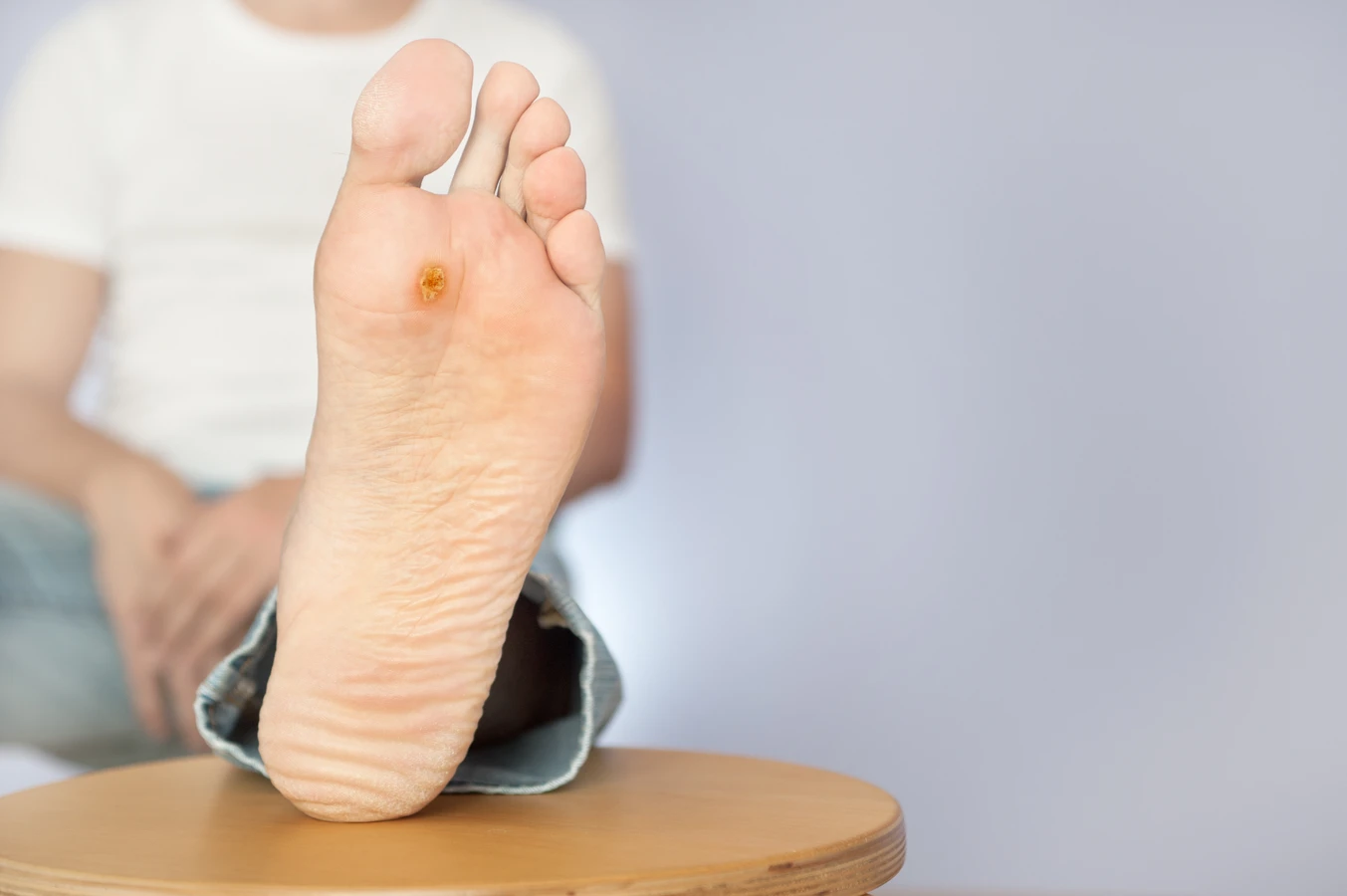
Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywołane przez wirusy brodawczaka ludzkiego (HPV). Choć zazwyczaj nie stanowią one bezpośredniego zagrożenia dla życia, mogą powodować dyskomfort, ból, a w niektórych przypadkach prowadzić do komplikacji. Zrozumienie natury kurzajek, sposobów ich przenoszenia oraz potencjalnych ryzyk jest kluczowe dla skutecznego zapobiegania i leczenia. W niniejszym artykule zgłębimy temat, odpowiadając na pytanie, czy kurzajki są groźne, jakie mogą mieć konsekwencje zdrowotne oraz jakie metody walki z nimi są dostępne.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest bardzo powszechny i istnieje ponad 100 jego typów. Niektóre z nich atakują skórę, prowadząc do powstania brodawek, podczas gdy inne mogą mieć poważniejsze skutki, w tym przyczyniać się do rozwoju nowotworów. Ważne jest, aby odróżnić kurzajki skórne od tych, które mogą pojawić się na błonach śluzowych, ponieważ te ostatnie często wymagają innego podejścia diagnostycznego i terapeutycznego.
Długotrwałe infekcje niektórymi typami HPV mogą prowadzić do zmian przedrakowych, a nawet raka, szczególnie w obrębie narządów płciowych, odbytu czy jamy ustnej. Jednakże, większość brodawek skórnych jest wywoływana przez typy wirusa HPV, które nie są onkogenne. Niemniej jednak, nawet „niegroźne” kurzajki mogą stanowić problem, wpływając na jakość życia i pewność siebie osoby nimi dotkniętej. Skupimy się tutaj przede wszystkim na aspekcie zagrożenia dla ogólnego stanu zdrowia.
Zagrożenia związane z kurzajkami dla organizmu i psychiki
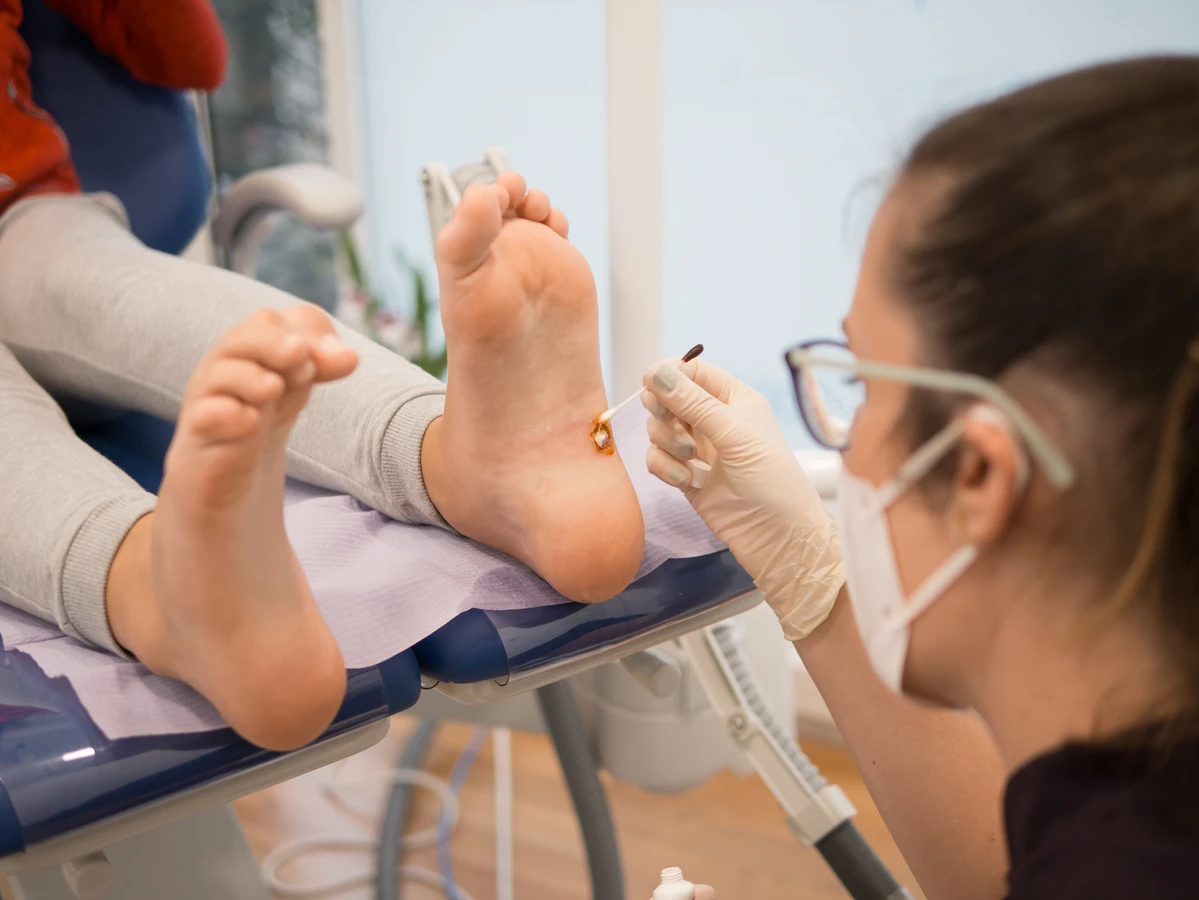
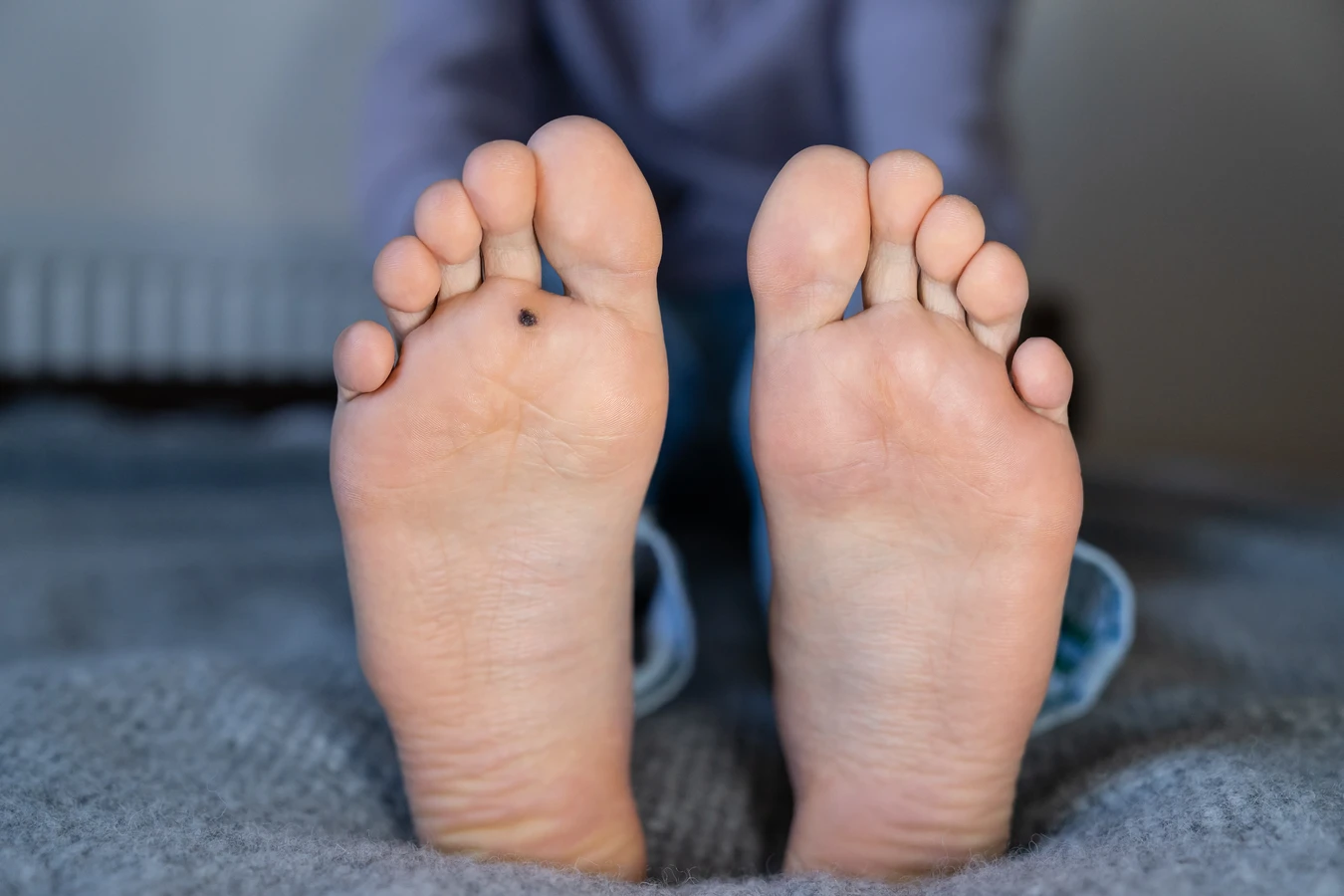
Choć samoistne kurzajki skórne rzadko prowadzą do poważnych schorzeń ogólnoustrojowych, ich obecność może wiązać się z szeregiem negatywnych konsekwencji. Przede wszystkim, mogą one powodować fizyczny dyskomfort, zwłaszcza gdy zlokalizowane są w miejscach narażonych na ucisk lub tarcie, takich jak dłonie czy stopy. Brodawki na stopach, potocznie nazywane kurzajkami podeszwowymi, mogą utrudniać chodzenie, powodując ból przy każdym kroku i zmuszając do zmiany postawy, co z kolei może prowadzić do problemów z kręgosłupem i stawami.
Estetyczny aspekt kurzajek nie powinien być lekceważony. Ich nieatrakcyjny wygląd, zwłaszcza jeśli są liczne lub zlokalizowane w widocznych miejscach, może znacząco wpływać na samopoczucie psychiczne. Osoby z kurzajkami mogą odczuwać wstyd, unikać kontaktów towarzyskich, a nawet rozwijać niską samoocenę. Szczególnie problematyczne jest to w przypadku dzieci i młodzieży, które mogą być obiektem drwin ze strony rówieśników. Ta izolacja społeczna i stres z nią związany mogą mieć długofalowe negatywne skutki dla zdrowia psychicznego.
Dodatkowo, kurzajki mogą być źródłem infekcji bakteryjnych. Pękanie, krwawienie lub drapanie brodawek stwarza otwartą drogę dla bakterii, co może prowadzić do miejscowych stanów zapalnych, ropni, a w rzadkich przypadkach nawet do poważniejszych infekcji. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach organów lub cierpiące na choroby autoimmunologiczne, mogą być bardziej narażone na rozwój trudnych do leczenia i rozległych zmian wirusowych, które mogą wymagać intensywnego leczenia.
Jak rozpoznać i odróżnić niegroźne kurzajki od groźnych zmian
Czy kurzajki są groźne?
Kluczowe jest jednak odróżnienie tych typowych kurzajek od innych zmian skórnych, które mogą być znacznie groźniejsze. Zmiany, które powinny wzbudzić szczególną czujność i wymagać konsultacji lekarskiej, to między innymi:
- Zmiany o nieregularnym kształcie, z nierównymi brzegami.
- Zmiany o niejednolitym kolorze, z przebarwieniami lub różnymi odcieniami.
- Zmiany, które szybko rosną, zmieniają kształt lub wielkość.
- Zmiany, które krwawią, swędzą lub są bolesne bez wyraźnego powodu.
- Zmiany, które pojawiają się nagle w dużej liczbie.
- Zmiany zlokalizowane w nietypowych miejscach, np. na błonach śluzowych jamy ustnej, narządów płciowych czy w okolicy odbytu.
- Zmiany, które nie reagują na standardowe metody leczenia kurzajek.
Szczególną ostrożność należy zachować w przypadku brodawek płciowych (kłykcin kończystych), które są przenoszone drogą płciową i wywoływane przez specyficzne typy wirusa HPV. Chociaż nie są to typowe kurzajki skórne, są one również związane z infekcją HPV i mogą prowadzić do poważniejszych problemów zdrowotnych, w tym zwiększonego ryzyka rozwoju raka szyjki macicy u kobiet oraz raka prącia i odbytu u mężczyzn. W razie jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze zalecana jest konsultacja z lekarzem dermatologiem, który może postawić trafną diagnozę i wykluczyć inne, potencjalnie groźne schorzenia.
W jaki sposób przenoszą się kurzajki i jak im zapobiegać skutecznie
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest wysoce zaraźliwy i przenosi się głównie poprzez bezpośredni kontakt skóra do skóry. Oznacza to, że dotknięcie zainfekowanej osoby, nawet przez przypadkowe muśnięcie, może prowadzić do przeniesienia wirusa. Wirus może również przetrwać na powierzchniach, z którymi kontaktuje się osoba chora, takich jak ręczniki, obuwie, podłogi w miejscach publicznych (np. baseny, siłownie, szatnie) czy przybory osobiste. Dlatego miejsca wilgotne i ciepłe są idealnym środowiskiem dla rozwoju i rozprzestrzeniania się wirusa.
Szczególnie podatne na infekcję są osoby z uszkodzoną skórą, na przykład z zadrapaniami, skaleczeniami czy otarciami. Wirus łatwiej wnika do organizmu przez nienaruszoną barierę ochronną skóry. Dzieci, które często bawią się na zewnątrz i mają kontakt z różnymi powierzchniami, są bardziej narażone na zarażenie. Również osoby z osłabionym układem odpornościowym mają mniejsze szanse na skuteczne zwalczenie wirusa, co może prowadzić do szybszego namnażania się brodawek i trudności w ich leczeniu.
Zapobieganie kurzajkom polega przede wszystkim na minimalizowaniu kontaktu z wirusem. Oto kilka kluczowych zasad:
- Unikaj bezpośredniego kontaktu ze skórą osób, u których zauważono kurzajki.
- Nie dziel się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, obuwie czy pilniki do paznokci.
- W miejscach publicznych o podwyższonym ryzyku (baseny, siłownie, sauny) noś obuwie ochronne, np. klapki.
- Dbaj o higienę rąk, regularnie je myjąc, zwłaszcza po powrocie do domu lub przed jedzeniem.
- Nie drap, nie wyciskaj ani nie próbuj samodzielnie usuwać kurzajek, ponieważ może to prowadzić do ich rozsiewania się na inne części ciała lub do zakażenia bakteryjnego.
- Dbaj o ogólną kondycję organizmu, wspierając układ odpornościowy zdrową dietą, aktywnością fizyczną i odpowiednią ilością snu.
Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które są skuteczne w zapobieganiu infekcjom, a tym samym rozwojowi brodawek płciowych i niektórych nowotworów. Chociaż nie chronią one przed wszystkimi typami wirusa powodującymi kurzajki skórne, są ważnym narzędziem profilaktyki zdrowotnej.
Leczenie kurzajek dostępnymi metodami i kiedy zgłosić się do lekarza
Kurzajki, choć często uciążliwe, zazwyczaj można skutecznie wyleczyć. Istnieje wiele metod terapeutycznych, od domowych sposobów po profesjonalne zabiegi medyczne. Wybór metody zależy od lokalizacji, wielkości, liczby kurzajek oraz indywidualnych preferencji pacjenta. Ważne jest, aby pamiętać, że leczenie może wymagać cierpliwości i konsekwencji, a nawroty są możliwe, ponieważ wirus może pozostać w organizmie nawet po usunięciu widocznych zmian.
Metody dostępne bez recepty obejmują preparaty z kwasem salicylowym lub kwasem mlekowym, które działają złuszczająco, stopniowo usuwając zrogowaciałą warstwę kurzajki. Dostępne są także plastry nasączone tymi substancjami. Innym popularnym sposobem jest zamrażanie kurzajek za pomocą preparatów dostępnych w aptekach, które działają podobnie do krioterapii wykonywanej przez lekarza, powodując zniszczenie tkanki brodawki.
W gabinecie lekarskim dostępne są bardziej zaawansowane metody leczenia. Krioterapia polega na aplikacji ciekłego azotu, który zamraża brodawkę, prowadząc do jej obumarcia i odpadnięcia. Laseroterapia wykorzystuje wiązkę lasera do precyzyjnego usuwania tkanki kurzajki. Elektrokoagulacja polega na wypalaniu brodawki prądem elektrycznym. W niektórych przypadkach lekarz może zastosować również leki doustne lub miejscowe preparaty na receptę, które stymulują układ odpornościowy do walki z wirusem.
Kiedy należy zgłosić się do lekarza? Zdecydowanie w przypadku:
- Wątpliwości co do charakteru zmiany skórnej i podejrzenia innych schorzeń.
- Kurzajek zlokalizowanych w trudno dostępnych miejscach lub na błonach śluzowych.
- Dużej liczby kurzajek lub ich szybkiego rozprzestrzeniania się.
- Bólu, krwawienia lub oznak infekcji bakteryjnej.
- Braku skuteczności domowych metod leczenia po kilku tygodniach.
- Osłabionego układu odpornościowego.
Lekarz, po dokładnej diagnozie, dobierze najodpowiedniejszą metodę leczenia, uwzględniając stan zdrowia pacjenta i specyfikę zmian.
Czy kurzajki są groźne dla kobiet w ciąży i ich nienarodzonych dzieci
Kwestia kurzajek w ciąży budzi wiele pytań i obaw. Generalnie, kurzajki skórne, które nie są zlokalizowane w okolicy narządów płciowych, nie stanowią bezpośredniego zagrożenia ani dla matki, ani dla rozwijającego się płodu. Wirus HPV, który powoduje powstawanie brodawek na skórze, jest inny od typów wirusa, które mogą powodować raka narządów płciowych. Zwykłe kurzajki nie przenoszą się na płód przez łożysko, a ich obecność na skórze matki nie wpływa na zdrowie dziecka.
Sytuacja może być bardziej skomplikowana, jeśli kobieta w ciąży cierpi na brodawki płciowe (kłykciny kończyste), które są wywoływane przez inne, często onkogenne typy wirusa HPV. W tym przypadku istnieje ryzyko przeniesienia wirusa na dziecko podczas porodu. Może to prowadzić do rzadkiego, ale poważnego schorzenia zwanego brodawczakiem krtani, gdzie brodawki rozwijają się w drogach oddechowych dziecka. W takich sytuacjach lekarze często zalecają leczenie brodawek przed porodem lub planują poród drogą cięcia cesarskiego, aby zminimalizować ryzyko infekcji.
Zmiany hormonalne zachodzące w organizmie kobiety w ciąży mogą wpływać na aktywność wirusa HPV. U niektórych kobiet kurzajki mogą się pojawić lub powiększyć w tym okresie. U innych, dzięki wzmocnieniu odporności, zmiany mogą samoistnie ustąpić. Zawsze zaleca się konsultację z lekarzem prowadzącym ciążę lub dermatologiem w przypadku pojawienia się jakichkolwiek niepokojących zmian skórnych.
Jeśli chodzi o leczenie kurzajek w ciąży, lekarze zazwyczaj odradzają stosowanie agresywnych metod, zwłaszcza w pierwszym trymestrze, ze względu na potencjalne ryzyko dla płodu. Wiele metod dostępnych bez recepty, takich jak preparaty z kwasem salicylowym, może być niewskazanych. Często zaleca się poczekać z leczeniem do porodu, chyba że kurzajki są bardzo duże, bolesne, krwawiące lub stanowią znaczące ryzyko infekcji u noworodka. W takich przypadkach lekarz może rozważyć bezpieczne metody leczenia, takie jak delikatne metody chirurgiczne lub miejscowe preparaty o potwierdzonym profilu bezpieczeństwa w ciąży.
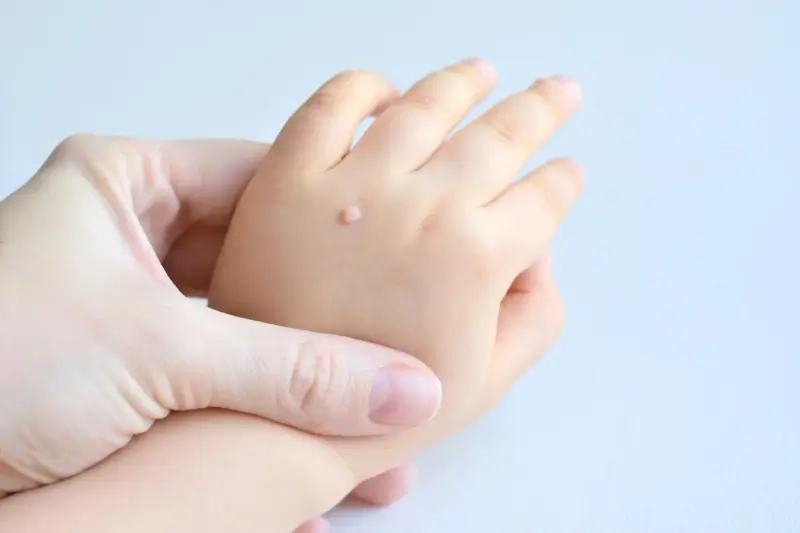
Czy kurzajki u dzieci są groźne i jak je leczyć bezpiecznie
Kurzajki są bardzo powszechne u dzieci, ponieważ ich układ odpornościowy wciąż się rozwija, a dzieci często mają bliższy kontakt z różnymi powierzchniami i innymi dziećmi. Zazwyczaj, kurzajki skórne u dzieci nie są groźne i stanowią raczej problem estetyczny i potencjalnie uciążliwy. Jednak ich obecność może prowadzić do szeregu niedogodności, które warto zaadresować.
Dzieci często nie rozumieją, dlaczego nie powinny dotykać lub drapać kurzajek. Może to prowadzić do rozsiewania się wirusa na inne części ciała, tworząc nowe zmiany, a także do zakażeń bakteryjnych, jeśli skóra zostanie uszkodzona. Brodawki na stopach mogą powodować ból podczas chodzenia, co może wpłynąć na aktywność fizyczną dziecka i jego komfort. Ponadto, podobnie jak u dorosłych, kurzajki mogą wpływać na samoocenę dziecka, zwłaszcza jeśli są widoczne i są obiektem komentarzy ze strony rówieśników.
Leczenie kurzajek u dzieci powinno być przede wszystkim bezpieczne i łagodne. Wiele metod stosowanych u dorosłych może być zbyt inwazyjnych lub bolesnych dla małych pacjentów. Często zaleca się rozpoczęcie od metod, które są najmniej inwazyjne:
- Cierpliwość i obserwacja: U wielu dzieci układ odpornościowy sam zwalcza wirusa HPV, a kurzajki znikają samoistnie w ciągu kilku miesięcy lub lat.
- Domowe sposoby z umiarem: Preparaty z kwasem salicylowym w niskich stężeniach, stosowane ostrożnie i zgodnie z zaleceniami lekarza lub farmaceuty, mogą być używane. Ważne jest, aby chronić zdrową skórę wokół kurzajki.
- Zabiegi medyczne: Jeśli kurzajki są bolesne, liczne lub nie ustępują samoistnie, lekarz pediatra lub dermatolog może zalecić zabiegi takie jak krioterapia (zamrażanie) lub bardzo delikatne metody chirurgiczne. Należy unikać samodzielnego usuwania kurzajek w domu, ponieważ może to być niebezpieczne.
Ważne jest, aby wyjaśnić dziecku, dlaczego kurzajki się pojawiają i jak można zapobiegać ich rozprzestrzenianiu się, ucząc zasad higieny i unikania dotykania zmian. Edukacja i odpowiednie podejście mogą pomóc dziecku lepiej radzić sobie z tym powszechnym problemem.
Czy kurzajki mogą samoistnie zniknąć i jakie jest ich długoterminowe znaczenie
Jedną z fascynujących cech kurzajek jest ich zdolność do samoistnego znikania. Wiele osób doświadcza sytuacji, w której brodawki, które były obecne przez miesiące, a nawet lata, nagle znikają bez żadnej interwencji medycznej. Jest to dowód na to, że układ odpornościowy organizmu, po pewnym czasie, może rozpoznać wirusa HPV i skutecznie z nim walczyć, prowadząc do eliminacji zmian skórnych. Proces ten może trwać od kilku tygodni do nawet kilku lat, a jego długość jest bardzo indywidualna.
Istnieją teorie, które sugerują, że pewne czynniki, takie jak stres, zmiany w diecie czy nawet inne infekcje, mogą wpływać na aktywność układu odpornościowego i tym samym na pojawienie się lub zniknięcie kurzajek. Choć nie ma na to jednoznacznych dowodów naukowych, wiele osób obserwuje takie korelacje w swoim życiu. Warto jednak podkreślić, że samoistne ustąpienie kurzajek nie oznacza całkowitego wyeliminowania wirusa z organizmu. Wirus HPV może pozostać w uśpieniu, co oznacza, że kurzajki mogą powrócić w przyszłości, zwłaszcza w okresach osłabienia odporności.
Długoterminowe znaczenie kurzajek jest zazwyczaj niewielkie, pod warunkiem, że są to zmiany skórne wywoływane przez typy HPV o niskim ryzyku onkogennym. Największym problemem jest potencjalny dyskomfort fizyczny, ból, problemy estetyczne i wpływ na samopoczucie psychiczne. W skrajnych przypadkach, przewlekłe infekcje lub uszkodzenia skóry spowodowane przez kurzajki mogą prowadzić do bliznowacenia.
Jednakże, jak wspomniano wcześniej, niektóre typy wirusa HPV są związane ze znacznie poważniejszymi konsekwencjami zdrowotnymi, w tym z rozwojem nowotworów. Dlatego kluczowe jest prawidłowe zdiagnozowanie zmiany skórnej. Jeśli podejrzewasz, że Twoja zmiana skórna może być czymś więcej niż zwykłą kurzajką, lub jeśli masz jakiekolwiek wątpliwości dotyczące jej charakteru, należy niezwłocznie skonsultować się z lekarzem. Wczesne wykrycie i leczenie potencjalnie groźnych zmian jest zawsze najlepszą strategią dla zachowania zdrowia.
Czy kurzajki są groźne w kontekście chorób przenoszonych drogą płciową
Kurzajki same w sobie, czyli typowe brodawki skórne występujące na dłoniach, stopach czy ciele, nie są chorobami przenoszonymi drogą płciową. Są one spowodowane przez wirusy brodawczaka ludzkiego (HPV), które mogą infekować różne obszary skóry, niekoniecznie te związane z aktywnością seksualną. Jednakże, istnieje bardzo ścisłe powiązanie między HPV a chorobami przenoszonymi drogą płciową, które jest kluczowe do zrozumienia.
Najbardziej znaną i problematyczną manifestacją HPV w kontekście chorób przenoszonych drogą płciową są brodawki płciowe, znane również jako kłykciny kończyste. Są one wywoływane przez specyficzne typy wirusa HPV, które przenoszą się głównie poprzez kontakt seksualny (waginalny, analny, oralny). Kłykciny mogą pojawiać się na narządach płciowych, w okolicy odbytu, a także na błonach śluzowych jamy ustnej i gardła. W przeciwieństwie do zwykłych kurzajek, brodawki płciowe są uważane za infekcję przenoszoną drogą płciową (STI – Sexually Transmitted Infection).
Co więcej, niektóre typy wirusa HPV, które wywołują brodawki płciowe, są również onkogenne, co oznacza, że mogą przyczyniać się do rozwoju nowotworów. Najczęściej są to nowotwory szyjki macicy u kobiet, ale mogą również prowadzić do raka odbytu, prącia, sromu, pochwy, a także raka jamy ustnej i gardła u obu płci. Dlatego tak ważne jest, aby osoby aktywne seksualnie były świadome ryzyka związanego z infekcjami HPV i podejmowały odpowiednie kroki profilaktyczne, takie jak szczepienia przeciwko HPV i regularne badania.
Podsumowując, chociaż zwykłe kurzajki skórne nie są chorobami przenoszonymi drogą płciową, wirus HPV, który je powoduje, może również prowadzić do rozwoju poważnych chorób przenoszonych drogą płciową i nowotworów. Dlatego każdy rodzaj infekcji HPV powinien być traktowany z należytą uwagą, a w przypadku brodawek płciowych lub podejrzenia infekcji HPV, niezbędna jest konsultacja lekarska. Regularne badania profilaktyczne i szczepienia są kluczowe w zapobieganiu konsekwencjom związanym z tym wirusem.
„`